はじめに
放射線治療は悪性・良性腫瘍の治療を通して、放射線に関連する生物学・物理学・治療学ならびに臨床腫瘍学の基礎的事項と臨床応用の知識を習得し、さらにその知識を生かし、診療や研究をしていく部門です。
放射線治療はがん治療の3本柱のひとつで、その中でも患者さんの苦痛が少なく、臓器形態を温存できことが魅力となります。また、放射線治療ができない体調の患者さんはごくわずかで、治療の内容としても狙い撃ちの高精度放射線治療である定位放射線照射・強度変調放射線治療などの根治的治療だけでなく、骨転移や脳転移に対する緩和治療、気道・消化管狭窄や出血に対する対症療法など様々な状況で活躍できます。このように、放射線腫瘍医(放射線治療医)は多種のがんに対応することになりますので、それぞれのがん腫の性質を広い視野で学ぶことが可能であり、臓器専門医とは異なる視点から治療方針を検討することが可能です。一方、診療業務の主な内容としては、患者さんのがんの進行状態などを把握するための問診、視・聴・触診、検査評価(生理・画像検査等)です。精密な治療装置を使用していますが、インターネットをみることができれば使用技術で困ることはありません。ただし、いままでの放射線治療の発展にはコンピュータの進歩が関わっていますので、コンピュータが好きな方にも、通常の臨床医とは異なった新たな治療開発という仕事があります。
本邦でも放射線治療患者が急速に増えていますが、放射線腫瘍医の増加は十分とは言えず、需要は非常に高いです。興味のある方はぜひ御連絡下さい。
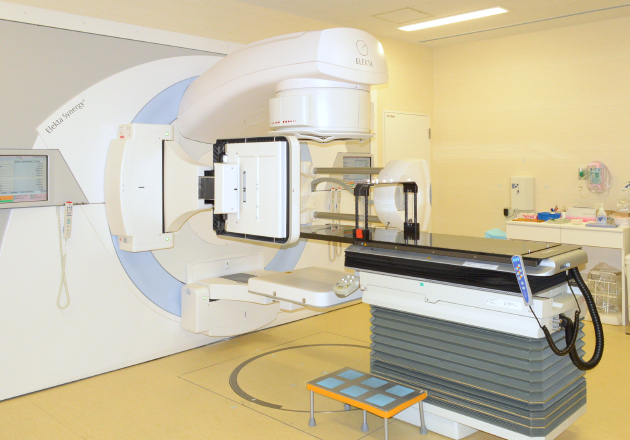
診療内容
放射線治療を行う対象は、脳腫瘍、頭頸部癌、肺癌、食道癌、乳癌、子宮癌、前立腺癌、白血病、悪性リンパ腫、骨髄腫、良性疾患(ケロイド、甲状腺眼症)など多岐にわたり、昨年の患者数は800人をこえ、有数の放射線治療施設の一つです。
治療技術は外部照射、小線源治療に分類でき、外部照射は、小さな腫瘍への定位放射線照射から白血病への全身照射まで、種々の疾患に行われます。外部照射は綿密な治療計画で行われ、一般的な疾患では日本放射線腫瘍学会の主導で作成された「放射線治療計画ガイドライン」に準拠し、稀な疾患には放射線治療専門医がその経験を踏まえた上で各種文献からの科学的根拠に基づいた医療を実施しています。当院では2014年に直線加速器を最新機器にリニューアルしています。それに伴い、2015年1月から脳腫瘍・肺腫瘍の定位放射線照射を、2015年7月から脳腫瘍・頭頸部腫瘍・前立腺癌・婦人科腫瘍に対する強度変調放射線照射(IMRT)を開始しています。
一方、小線源治療は放射能を持った小さな線源を腫瘍内に挿入する照射法で、子宮頸癌などに行われるIr-192高線量率腔内照射、前立腺癌へのI-125シード挿入療法(組織内照射)を、主として行っています。子宮癌に対する腔内照射は2014年よりCTを用いた画像誘導密封小線源治療を開始し、一方、I-125シード挿入療法は2006年より開始しています。I-125シード挿入療法は都内でも症例数の多い施設の一つになっております。
教育と研究
教育は、学生・研修医・専修医のいずれに対してもマンツーマンで指導し、診察方法のポイントや治療計画法について教えます。また、他科との共同カンファレンスにも参加して、がん治療全体に精通し、個人が追求していくべき専門性をその中で見出していくことを目標としています。
研究は、最近の高精度放射線治療の進歩の中の放射線腫瘍学分野のトピックスとして、頭頸部癌に対する強度変調放射線治療や肺癌に対する定位放射線照射、あるいは、化学療法を同時併用した化学放射線治療による治癒率の改善と副作用の軽減を主なテーマとしております。とくに、がん治療の成績を把握するには長期の経過観察が必要なため、前立腺癌などの比較的緩徐な臨床経過をたどる疾患に関しては、より長期の予後(再発の有無や副作用など)の追跡を行っています。さらに、他施設にない特徴としては良性疾患への放射線療法の応用があります。ケロイドの患者さんは日本全国より集まり、本院における治療数は本邦随一です。その実績から放射線治療計画ガイドラインの良性疾患の項目は当院医師が担当しています。
新たな治療法での症例が着実に集積している現状で、研究テータは豊富にあります。また、放射線治療に関連した新規治療法の開発も可能ですので、がん治療に関する臨床研究に興味のある方はぜひ御連絡下さい。




